Článek
Vede organizaci Live Life Then Give Life, která pomáhá pacientům. Energická mladá žena s pěknou plnoštíhlou postavou sama prodělala transplantaci plic. Vypráví nám o tom a promítá fotky.
Před pár roky to byla hubená bledulka odkázaná na dýchací přístroj. Z nosu jí vedly hadičky do přenosného přístroje a ve tváři měla smutný, strhaný výraz. V dětství prodělala vážnou chorobu plic (cystickou fibrózu), která těžce poznamenala její zdraví a hlavně schopnost dýchat.
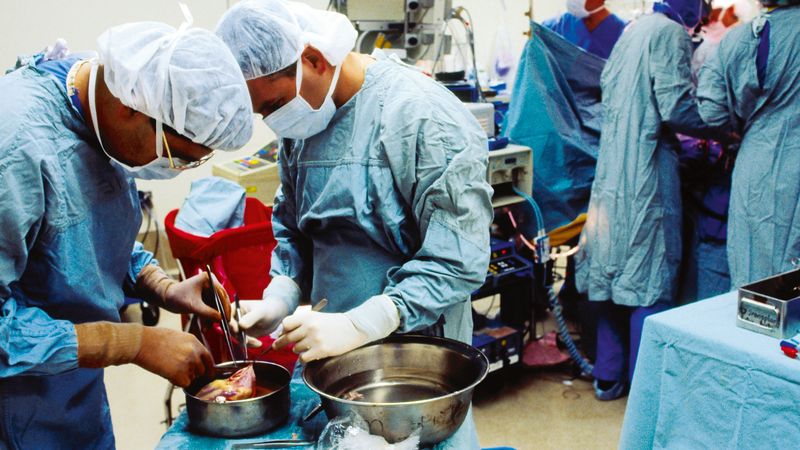
Doba, kterou je darovaný orgán mimo tělní oběh, by měla být co nejkratší.
Líčí nám, jak byla vyčerpaná a zoufalá. Nemoc ji uvěznila ve vlastním těle. Kdo to nezažil, ten těžko pochopí, jak strašné úsilí může stát třeba pár kroků z postele na záchod. Její jedinou nadějí se nakonec stala transplantace.
Když na ni čekala, snažili se jí pomoct lidé z organizace, jako je ta její. Chtěli, aby si nepřipadala tak sama a svým problémům lépe čelila. Transplantace plic dopadla úspěšně. Emily se vdala a dnes pomáhá podobně postiženým lidem. A nejen to.
Organizuje sbírky, podporuje výzkum, prostě se věnuje pěkně dlouhé řadě prospěšných aktivit. Poté, co se odpoutala od hadiček a přístrojů, jako by její život získal jasný směr, jinou hodnotu i smysl. Když skončila své vystoupení, tleskali jí přítomní novináři a odborníci. Včetně těch, kteří pracují na problematice transplantací pro Evropskou komisi v útvaru Zdraví a spotřebitelé (Health and Consumers) a kteří zorganizovali tento seminář.
Lepší život za méně peněz
Když mé auto riskantně předjede nějaký motorkář, občas drsně zažertuji: „Dárce orgánů.“ Pravda je, že dostatek vhodných dárců se stal problémem. Limituje počet transplantací: srdce, ledvin, jater, plic nebo slinivky. „Navíc se zvětšuje, protože se lidé dožívají delšího věku a mají víc zdravotních potíží,“ říká MUDr. Pavel Březovský, MBA, ředitel Koordinačního střediska transplantací v Praze. „Spousta pacientů se svého orgánu nedočká a zemře při čekání na něj.“

Bruslení, další všední zázrak. I ten si mohou pacienti po transplantaci užít.
Evropské země se proto snaží zefektivnit získávání těchto orgánů. Úpravou zákonů, vyškolením specialistů, kteří v nemocnici aktivně vyhledávají možné dárce, ale třeba i vysvětlováním toho, jak moc zdravý člověk pomůže nemocnému, když mu daruje jednu ledvinu.
Od živého dárce vydrží totiž obvykle o několik let déle než od dárce, který už nežije. V prvním případě dojde totiž k menší zátěži transplantovaných tkání, protože orgán je mimo tělní oběh jen asi 15 minut.
„Transplantace umožní postiženým lidem daleko kvalitnější, normálnější a hlavně delší život než ten na dialýze, na kterou musí několikrát týdně docházet,“ říká doktor Březovský. „Navíc vyjde zhruba třikrát levněji, než stojí život pacienta na dialýze a léčba jeho přibývajících zdravotních problémů.“
Jako by se znovu narodila
Potíže Markéty Filippové se srdcem odstartovala chřipka. Skončila v nemocnici, kde zjistili, že má zánět srdečního svalu. Další infekce stav zhoršovaly. Když měla v domku, kde bydlí, vystoupat po schodech do patra, byl to pro ni náročný sportovní výkon. Stejně jako vyjít před dům a vzít si od doručovatelky poštu. O domácích pracích ani nemluvě. Dnes ví, že bylo jen otázkou času, kdy selže úplně.
Lékaři si uvědomovali, že její situace je vážná, ale nevěřili, že začíná být kritická. Srdce při tom pracovalo už jen na 18 procent svého výkonu. Markéta napsala profesoru Janu Pirkovi do pražského IKEM. Ten ji vyšetřil a pomohl. Šla téměř okamžitě na operaci. Při té lékaři připojili pacientku na umělé srdce.

Pro člověka, který čeká na listině pacientů na orgán od dárce, často bývá i obyčejná procházka se psem nesplnitelným snem.
Získala tak čas na hledání vhodného dárce. Tedy takového, který s ní má co nejvíc shodných znaků, hlavně pokud jde o krevní skupinu a protilátky. Pacienti musí totiž užívat po transplantaci léky, které tlumí imunitu. Ta má sklon bránit se přítomnosti cizí tkáně v těle. Čím větší je zmíněná shoda, tím lépe se imunitní reakce tlumí.
Markéta, která ležela v nemocnici, se dočkala toužebně očekávaného srdce a transplantace dopadla dobře. Začala žít téměř normální život. Dnes chodí bez problémů na procházky s manželem a s jejich pejskem. Ty jí hrozně chyběly, když byla nemohoucí.
„Dnes můžu sportovat, starat se o domácnost, chodit do práce, prostě dělat skoro všechno, co mi moje lenost dovolí,“ žertuje. Díky transplantovanému srdci dál žije. A je to život o úplně něčem jiném, než když na něj čekala.
Všechno musí klapat na minuty
Transplantace jsou náročné právně, organizačně i medicínsky. Když lékaři najdou vhodného dárce, dají se do práce týmy specialistů. Vyjmou potřebný orgán, uloží ho do speciální schránky a obvykle vezou do další nemocnice. Do té jede i sanitka s pacientem, který na něj řadu měsíců čekal. Teprve pak se pustí do vlastní operace. Všechno musí klapat na minuty.
Lékařům v ČR usnadňuje práci tzv. předpokládaný souhlas. Díky němu mají k dispozici jakýkoliv vhodný orgán zemřelého člověka. S výjimkou těch lidí, kteří si to nepřejí a své stanovisko nechali zanést do speciálního registru. „Ve spoustě zemí Evropy musí lékaři žádat o souhlas příbuzné,“ vysvětluje MUDr. Pavel Březovský. „Navíc v situacích, které jsou pro tyto lidi už samy o sobě těžké a často i tragické.“
Česká republika se pokouší zlepšit vyhledávání vhodných dárců i tím, že na tuto práci vyškolila specialisty. Pracují hlavně ve velkých nemocnicích. Jejich efektivita je důležitá proto, že orgány jednoho dárce mohou zachránit život až šesti lidem.
Věcí, které potřebujeme zlepšit, existuje dost. To je podobné ve většině států Evropy. „Zmíněné instituce Evropské unie se snaží, aby se úroveň péče o nemocné v jednotlivých zemích postupně vyrovnávala, sjednotila se důležitá "pravidla hry" a co nejvíc využily zkušenosti zemí, kde mají nejlepší výsledky,“ říká doktor Březovský.
Co dala Růžena Růženě
Kameny v ledvinách, záněty a vleklá choroba zničila sympatické šedesátnici ledviny. Paní Růženě pozvolna přestávaly fungovat. Ptala se na možnost transplantace své lékařky. Ta řekla, že už na to nemá vhodný věk. Nebylo jí ani šedesát. Chodila na dialýzu. Za rok zhubla o 30 kg. „Vážila jsem 50 kilo, padaly mi vlasy a chřestila jsem kostmi,“ vzpomíná.
Paní Růžena má dceru Růženu. A ta se rozhodla, že mamince pomůže stůj co stůj. Po mnoha telefonátech a urgencích dosáhla toho, že ji zařadili do transplantačního programu v pražském IKEM. Na dárce čekat nemusela. Dcera nabídla mamince ledvinu vlastní.

Řada nemocných se po operaci vrátí k pravidelnému sportování.
Matka podstoupila před transplantací operaci zvápenatělých srdečních chlopní a zlepšila si trochu stav prořídlých kostí. Vše dopadlo dobře. Půl roku na to pak i transplantace. Ani na jedné Růženě není vidět, že jim v těle pracuje jen jedna ledvina.
V sále bruselského hotelu Martin’s jsme si od André Beka a jeho partnerky i dárkyně José Ruttenové vyslechli podobný příběh. Také tentokrát to byl příběh o lásce, která prochází ledvinou.
Více informací o tématu naleznete na www.transplantace.eu, www.hledamzdravi.cz, www.ikem.cz, ec.europa.eu/health/blood_tissues_organs
